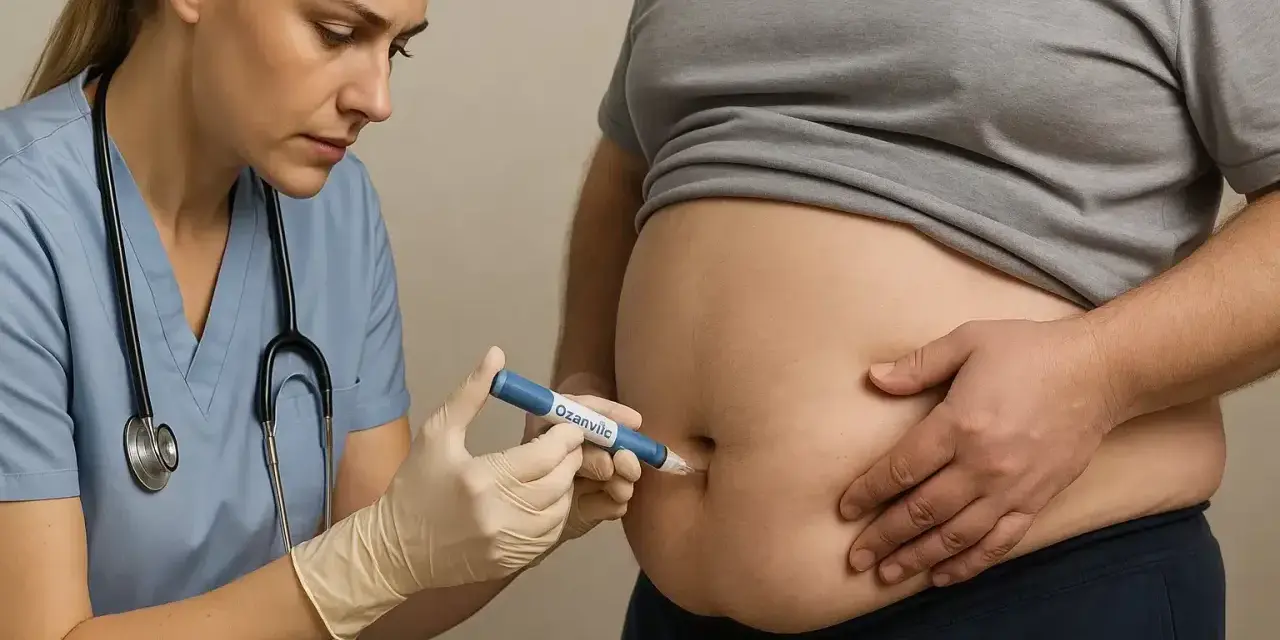
Zastrzyki na odchudzanie, które w ostatnich latach zyskały ogromną popularność, stały się tematem intensywnych dyskusji zarówno w mediach, jak i w gabinetach lekarskich. To farmakologiczne wsparcie w walce z nadwagą i otyłością budzi wiele nadziei, ale i pytań dotyczących ich działania, skuteczności, bezpieczeństwa oraz dostępności w Polsce. W tym artykule postaram się rozwiać wątpliwości i dostarczyć rzetelnej, opartej na faktach wiedzy, aby pomóc Ci podjąć świadomą decyzję i zrozumieć, że jest to leczenie farmakologiczne, a nie kosmetyczne rozwiązanie "na żądanie".
Zastrzyki na odchudzanie: Fakty, działanie i bezpieczeństwo terapii
- Zastrzyki na odchudzanie to leki z grupy analogów GLP-1, dostępne wyłącznie na receptę, pierwotnie stosowane w cukrzycy typu 2.
- Substancje czynne to semaglutyd (Ozempic, Wegovy), liraglutyd (Saxenda) i tirzepatyd (Mounjaro), działające na apetyt, opróżnianie żołądka i poziom glukozy.
- Terapia jest przeznaczona dla osób z otyłością (BMI ≥ 30) lub nadwagą (BMI ≥ 27) z chorobami współistniejącymi, nie dla celów estetycznych.
- Najczęstsze skutki uboczne to dolegliwości żołądkowo-jelitowe; poważne ryzyka są rzadsze.
- Koszty są wysokie (400-1500 zł/miesiąc), a leki na otyłość nie są refundowane w Polsce.
- Kluczem do trwałego sukcesu jest zmiana stylu życia (dieta i aktywność fizyczna) jako uzupełnienie farmakoterapii.

Zastrzyki na odchudzanie – dlaczego budzą tak wielkie kontrowersje?
Wokół zastrzyków na odchudzanie narosło wiele kontrowersji, co jest w dużej mierze efektem ich błyskawicznej popularności, zwłaszcza w mediach społecznościowych i wśród celebrytów. Ta medialna ekspozycja często zaciera ich medyczny charakter, prowadząc do błędnego postrzegania jako "cudownych środków" dostępnych dla każdego, kto marzy o szybkiej utracie wagi. Tymczasem, należy pamiętać, że są to leki na receptę, stosowane w konkretnych wskazaniach medycznych, a ich stosowanie bez odpowiedniej kwalifikacji może być nie tylko nieskuteczne, ale i szkodliwe.
Od leku na cukrzycę do "hitu z Hollywood": Krótka historia fenomenu
Leki z grupy analogów GLP-1, takie jak semaglutyd czy liraglutyd, pierwotnie zostały opracowane i zarejestrowane do leczenia cukrzycy typu 2. Jednak w trakcie badań klinicznych i obserwacji pacjentów szybko zauważono ich znaczącą skuteczność w redukcji masy ciała. To odkrycie, w połączeniu z rosnącą świadomością problemu otyłości, doprowadziło do prawdziwego "fenomenu". Kiedy okazało się, że leki te pomagają schudnąć, ich popularność eksplodowała, szczególnie po tym, jak zaczęły być promowane przez celebrytów i influencerów w mediach społecznościowych. Ten szeroki rozgłos przyczynił się do gwałtownego wzrostu popytu, często wykraczającego poza pierwotne wskazania medyczne.
Czy to rozwiązanie dla każdego? Pierwsze, kluczowe pytania, które musisz sobie zadać
Absolutnie nie. To jest właśnie jedna z najważniejszych kwestii, którą chcę podkreślić. Zastrzyki na odchudzanie nie są uniwersalnym rozwiązaniem i zawsze wymagają indywidualnej konsultacji medycznej. Zanim w ogóle zaczniesz rozważać tę terapię, zadaj sobie kilka kluczowych pytań:
- Czy spełniam medyczne kryteria kwalifikacji do leczenia otyłości lub nadwagi tymi lekami?
- Czy jestem gotowy/gotowa na długoterminową zmianę stylu życia, obejmującą dietę i aktywność fizyczną, która jest fundamentem sukcesu?
- Czy jestem świadomy/świadoma potencjalnych skutków ubocznych i ryzyka związanego z terapią?
- Czy jestem w stanie ponieść wysokie koszty leczenia, które w większości przypadków nie są refundowane?
Szczera odpowiedź na te pytania to pierwszy krok do podjęcia odpowiedzialnej decyzji.
Jak naprawdę działają analogi GLP-1? Mechanizm wyjaśniony krok po kroku
Leki z grupy analogów GLP-1 (glukagonopodobnego peptydu-1) to nie magiczne pigułki, ale zaawansowane farmaceutyki, które naśladują działanie naturalnego hormonu wydzielanego w jelitach po posiłku. Ich mechanizm działania jest wielokierunkowy i precyzyjnie wpływa na procesy metaboliczne oraz ośrodki odpowiedzialne za kontrolę apetytu, co finalnie prowadzi do utraty wagi. Zrozumienie tego procesu jest kluczowe, aby docenić ich medyczne podstawy.
Cel: Mózg. Jak lek "oszukuje" ośrodek głodu i sytości?
Jednym z głównych celów działania analogów GLP-1 jest mózg, a konkretnie ośrodki podwzgórza odpowiedzialne za regulację apetytu i sytości. Leki te, naśladując naturalny GLP-1, wysyłają sygnały do mózgu, które zwiększają uczucie sytości i jednocześnie zmniejszają uczucie głodu. W praktyce oznacza to, że po prostu czujemy się najedzeni szybciej i na dłużej, co naturalnie prowadzi do mniejszego spożycia kalorii w ciągu dnia. To właśnie ten efekt jest często najbardziej odczuwalny przez pacjentów na początku terapii.
Cel: Żołądek. Tajemnica spowolnionego opróżniania i dłuższego uczucia pełności
Kolejnym istotnym elementem mechanizmu działania jest wpływ na żołądek. Analogi GLP-1 spowalniają opróżnianie żołądka. Co to oznacza dla pacjenta? Po posiłku jedzenie pozostaje w żołądku dłużej, co przekłada się na dłuższe utrzymywanie się uczucia pełności. Ten efekt nie tylko pomaga kontrolować wielkość porcji, ale także redukuje chęć podjadania między posiłkami, co jest kluczowe w procesie redukcji masy ciała. To właśnie dzięki temu pacjenci często zgłaszają, że "nie chce im się jeść" tak często jak wcześniej.
Cel: Trzustka. Dodatkowa korzyść w postaci lepszej kontroli poziomu cukru
Nie możemy zapominać o pierwotnym zastosowaniu tych leków. Analogi GLP-1 mają również korzystny wpływ na trzustkę. Stymulują one wydzielanie insuliny w odpowiedzi na wysoki poziom cukru we krwi, jednocześnie hamując wydzielanie glukagonu (hormonu podnoszącego poziom cukru). Dzięki temu pomagają w utrzymaniu stabilnego poziomu glukozy we krwi, co jest niezwykle ważne dla pacjentów z cukrzycą typu 2. Ta dodatkowa korzyść sprawia, że są one tak cenne w leczeniu tej choroby, a także u osób z otyłością, u których często występują zaburzenia gospodarki węglowodanowej.
Przegląd najpopularniejszych zastrzyków w Polsce – co warto o nich wiedzieć?
Rynek farmaceutyczny oferuje kilka preparatów z grupy analogów GLP-1, które różnią się substancją czynną, wskazaniami i dostępnością. Warto poznać te różnice, aby lepiej zrozumieć, co jest dostępne i dla kogo. Poniżej przedstawiam przegląd najpopularniejszych opcji w Polsce.
| Substancja Czynna | Nazwa Preparatu | Główne Wskazanie (w Polsce) | Kluczowe Cechy |
|---|---|---|---|
| Semaglutyd | Ozempic | Cukrzyca typu 2 | Stosowany off-label w otyłości, popularny, może być objęty częściową refundacją dla diabetyków |
| Semaglutyd | Wegovy | Otyłość i nadwaga | Specjalnie zarejestrowany do leczenia otyłości, brak refundacji |
| Liraglutyd | Saxenda | Otyłość i nadwaga | Zarejestrowany do leczenia otyłości, brak refundacji, dłużej na rynku |
| Tirzepatyd | Mounjaro | Cukrzyca typu 2 | Nowsza generacja, podwójny mechanizm działania (GIP i GLP-1), potencjalnie wyższa skuteczność w redukcji wagi, może być objęty częściową refundacją dla diabetyków |
Semaglutyd: Ozempic kontra Wegovy – czym się różnią i który jest dla kogo?
Semaglutyd to substancja czynna, która występuje w dwóch popularnych preparatach: Ozempic i Wegovy. Kluczowa różnica między nimi leży w ich rejestracji i głównych wskazaniach. Ozempic jest zarejestrowany przede wszystkim do leczenia cukrzycy typu 2, choć jego skuteczność w redukcji masy ciała sprawiła, że jest często stosowany "off-label" (poza wskazaniami rejestracyjnymi) w otyłości. Natomiast Wegovy został specjalnie zarejestrowany do leczenia otyłości i nadwagi. Oznacza to, że Wegovy jest przeznaczony dla pacjentów, u których głównym problemem jest nadmierna masa ciała, podczas gdy Ozempic jest lekiem dla diabetyków, u których dodatkowo obserwuje się korzyści w postaci utraty wagi. Ważne jest, aby to rozróżnienie było jasne, zwłaszcza w kontekście dostępności i refundacji.
Liraglutyd (Saxenda): Sprawdzony, ale czy wciąż konkurencyjny wybór?
Liraglutyd, dostępny pod nazwą Saxenda, to sprawdzony lek, który od dłuższego czasu jest zarejestrowany do leczenia otyłości i nadwagi. Ma on ugruntowaną pozycję na rynku i wielu pacjentów odniosło dzięki niemu sukces w walce z nadmiernymi kilogramami. Jednak w obliczu pojawienia się nowszych preparatów, takich jak te zawierające semaglutyd (Ozempic, Wegovy) czy tirzepatyd (Mounjaro), pojawia się pytanie o jego konkurencyjność. Nowsze leki często oferują większą skuteczność w redukcji wagi przy rzadszym dawkowaniu (np. raz w tygodniu zamiast codziennie), co może być dla wielu pacjentów istotnym argumentem. Mimo to, Saxenda pozostaje wartościową opcją, zwłaszcza dla osób, które z różnych przyczyn nie mogą stosować nowszych preparatów lub dobrze na nią reagują.
Tirzepatyd (Mounjaro): Nowa generacja leków o podwójnej sile – czy skuteczniejsza?
Tirzepatyd, dostępny pod nazwą Mounjaro, to przedstawiciel nowej generacji leków, który wyróżnia się podwójnym mechanizmem działania. Jest to agonista zarówno receptorów GIP (glukozozależny peptyd insulinotropowy), jak i GLP-1. Ta "podwójna siła" oznacza, że działa na organizm w bardziej kompleksowy sposób, co, jak wskazują badania, może przekładać się na jeszcze większą skuteczność w redukcji wagi w porównaniu do leków działających wyłącznie na receptory GLP-1. Według danych Medicept, badania kliniczne sugerują, że tirzepatyd może prowadzić do znaczniejszej utraty masy ciała niż semaglutyd, co czyni go obiecującą opcją dla pacjentów z otyłością. W Polsce Mounjaro jest obecnie zarejestrowane do leczenia cukrzycy typu 2, ale jego potencjał w leczeniu otyłości jest intensywnie badany i w przyszłości może zyskać takie wskazanie.
Kto kwalifikuje się do leczenia? Medyczne fakty kontra moda na odchudzanie
To niezwykle ważne, aby podkreślić, że kwalifikacja do leczenia zastrzykami na odchudzanie opiera się na ściśle określonych kryteriach medycznych. Nie jest to kwestia mody, chęci szybkiej utraty wagi przed ważnym wydarzeniem czy próby "poprawienia" sylwetki z powodów estetycznych. Decyzja o rozpoczęciu terapii zawsze należy do lekarza i jest podyktowana stanem zdrowia pacjenta.
Wskaźnik BMI i choroby współistniejące: Kiedy lekarz może przepisać receptę?
Aby lekarz mógł rozważyć przepisanie zastrzyków na odchudzanie, pacjent musi spełniać określone kryteria. Zgodnie z wytycznymi, terapia jest przeznaczona dla osób dorosłych, u których stwierdzono:
- Wskaźnik BMI (Body Mass Index) równy lub większy niż 30 kg/m² (co oznacza otyłość), lub
- Wskaźnik BMI równy lub większy niż 27 kg/m² (co oznacza nadwagę), ale z co najmniej jedną chorobą towarzyszącą związaną z masą ciała.
Do chorób współistniejących, które mogą kwalifikować do leczenia, należą między innymi:
- Cukrzyca typu 2
- Nadciśnienie tętnicze
- Dyslipidemia (zaburzenia lipidowe)
- Obturacyjny bezdech senny
- Choroba wieńcowa
- Niealkoholowe stłuszczeniowe zapalenie wątroby
To właśnie te medyczne przesłanki są podstawą do rozpoczęcia farmakoterapii, a nie jedynie chęć schudnięcia.
Dlaczego stosowanie zastrzyków przy niewielkiej nadwadze to zły pomysł?
Stosowanie zastrzyków na odchudzanie przez osoby z niewielką nadwagą lub prawidłową masą ciała, które chcą schudnąć z powodów estetycznych, jest niewskazane i może być szkodliwe. Po pierwsze, w takich przypadkach brakuje wskazań medycznych, co oznacza, że potencjalne ryzyko związane z terapią może przewyższać korzyści. Po drugie, szybka utrata wagi u osób, które nie mają dużej rezerwy tkanki tłuszczowej, może prowadzić do niepożądanych efektów estetycznych, takich jak utrata jędrności skóry czy "twarz Ozempicu", o której opowiem później. Co więcej, może to prowadzić do zaburzeń odżywiania i niezdrowego postrzegania własnego ciała. Leki te nie są przeznaczone do "dopieszczania" sylwetki, a do leczenia poważnej choroby, jaką jest otyłość.
Cukrzyca typu 2 a otyłość: Gdzie przebiega granica wskazań?
Granica między wskazaniami do stosowania tych leków w cukrzycy typu 2 a otyłości jest często płynna, ponieważ obie te choroby są ze sobą ściśle powiązane. Wiele leków, takich jak Ozempic czy Mounjaro, jest pierwotnie zarejestrowanych do leczenia cukrzycy typu 2, ale ich zdolność do redukcji wagi sprawia, że są cenne również dla pacjentów z otyłością. Jednakże, rejestracja i refundacja mogą się różnić w zależności od głównego wskazania. Na przykład, Ozempic jest refundowany dla diabetyków, ale nie dla osób z otyłością bez cukrzycy. Z kolei Wegovy i Saxenda są zarejestrowane dla otyłości, ale nie są refundowane. To rozróżnienie jest kluczowe dla lekarzy i pacjentów, aby właściwie dobrać terapię i zrozumieć jej finansowe konsekwencje.
Prawda o skutkach ubocznych – o czym mówi się zbyt cicho?
Jak każdy lek, zastrzyki na odchudzanie wiążą się z potencjalnymi skutkami ubocznymi. Ważne jest, aby pacjenci byli świadomi zarówno tych częstych, zazwyczaj łagodnych dolegliwości, jak i tych poważniejszych, choć rzadszych ryzyk. Pełna informacja pozwala na podjęcie świadomej decyzji i odpowiednie zarządzanie terapią.
Najczęstsze dolegliwości żołądkowo-jelitowe: Jak sobie z nimi radzić na początku terapii?
Najczęściej zgłaszane działania niepożądane dotyczą układu pokarmowego. Pacjenci mogą doświadczać nudności, wymiotów, biegunek, zaparć, a także bólów brzucha czy zgagi. Te dolegliwości są zazwyczaj najbardziej nasilone na początku terapii, zwłaszcza w fazie stopniowego zwiększania dawki, i zwykle ustępują w miarę adaptacji organizmu do leku. Moje doświadczenie pokazuje, że kluczem do zminimalizowania tych objawów jest:
- Stopniowe zwiększanie dawki leku, zgodnie z zaleceniami lekarza.
- Modyfikacja diety: unikanie tłustych, ciężkostrawnych potraw, jedzenie mniejszych, częstszych posiłków.
- Picie dużej ilości wody.
- W razie potrzeby, stosowanie leków objawowych (np. na nudności) po konsultacji z lekarzem.
Ważne jest, aby nie przerywać terapii na własną rękę, lecz zgłaszać wszelkie niepokojące objawy lekarzowi prowadzącemu.
Poważne ryzyko: Zapalenie trzustki i inne zagrożenia, których nie można ignorować
Choć rzadziej, stosowanie analogów GLP-1 wiąże się z ryzykiem wystąpienia poważniejszych działań niepożądanych. Jednym z nich jest ostre zapalenie trzustki, które objawia się silnym, nagłym bólem brzucha, często promieniującym do pleców, nudnościami i wymiotami. W przypadku wystąpienia takich objawów należy natychmiast skontaktować się z lekarzem. Inne rzadsze zagrożenia, o których należy pamiętać, to problemy z pęcherzykiem żółciowym (np. kamica żółciowa), a także ryzyko nowotworów tarczycy typu C, które zaobserwowano w badaniach na zwierzętach. Chociaż związek z ludźmi nie został jednoznacznie potwierdzony, pacjenci z osobistą lub rodzinną historią raka rdzeniastego tarczycy lub zespołem mnogiej gruczolakowatości wewnątrzwydzielniczej typu 2 mają przeciwwskazania do stosowania tych leków. Dlatego tak istotna jest szczegółowa diagnostyka przed rozpoczęciem terapii.
"Twarz Ozempicu" i utrata mięśni: Niechciane estetyczne konsekwencje szybkiej utraty wagi
Szybka utrata wagi, zwłaszcza bez odpowiedniego wsparcia dietetycznego i aktywności fizycznej, może prowadzić do niepożądanych konsekwencji estetycznych. Jednym z nich jest tak zwana "twarz Ozempicu". Jest to zjawisko, w którym gwałtowna redukcja tkanki tłuszczowej z twarzy prowadzi do zapadniętych policzków, widocznych zmarszczek i ogólnie starszego wyglądu. Wynika to z faktu, że tracimy tłuszcz nie tylko z brzucha czy ud, ale również z twarzy. Co więcej, istnieje ryzyko utraty masy mięśniowej, jeśli pacjent nie dba o odpowiednią podaż białka i nie angażuje się w ćwiczenia siłowe. Utrata mięśni jest niekorzystna dla metabolizmu i ogólnego zdrowia. Te estetyczne konsekwencje są niepożądane i wzmacniają potrzebę holistycznego podejścia do odchudzania, które obejmuje nie tylko farmakoterapię, ale przede wszystkim zbilansowaną dietę i regularną aktywność fizyczną.
Koszty, refundacja i dostępność w Polsce – czy stać Cię na taką kurację?
Kwestie finansowe i logistyczne związane z terapią zastrzykami na odchudzanie w Polsce są często pomijane w medialnych doniesieniach, a są one niezwykle ważne dla pacjentów. Niestety, jest to leczenie kosztowne, a jego dostępność bywa problematyczna.
Ile realnie kosztuje miesięczna terapia? Przegląd cen poszczególnych preparatów
Miesięczny koszt terapii zastrzykami na odchudzanie w Polsce jest znaczący. W zależności od konkretnego leku i dawki, miesięczny wydatek może wynosić od około 400 zł do nawet ponad 1500 zł. Na przykład, preparaty takie jak Saxenda czy Wegovy, zarejestrowane specjalnie do leczenia otyłości, są droższe i w całości pokrywane przez pacjenta. Ozempic, choć pierwotnie tańszy ze względu na refundację dla diabetyków, w przypadku stosowania off-label na otyłość również musi być kupowany w pełnej cenie. To są wydatki ponoszone regularnie, co miesiąc, przez cały okres trwania terapii, która często jest długoterminowa. Należy być na to przygotowanym finansowo.
Czy jest szansa na refundację z NFZ w leczeniu otyłości?
Niestety, muszę rozwiać wszelkie nadzieje w tym zakresie. Leki zarejestrowane specyficznie do leczenia otyłości, takie jak Wegovy czy Saxenda, nie są w Polsce refundowane przez Narodowy Fundusz Zdrowia. Oznacza to, że pacjent musi pokryć pełny koszt zakupu tych preparatów. Sytuacja jest nieco inna w przypadku leków, które mają wskazania diabetologiczne, jak Ozempic czy Trulicity. One są objęte częściową refundacją, ale wyłącznie w określonych wskazaniach dla pacjentów z cukrzycą typu 2. Jeśli lekarz przepisze Ozempic pacjentowi z otyłością bez cukrzycy, recepta będzie wystawiona na 100% płatności, co oznacza, że pacjent zapłaci pełną cenę, podobnie jak za leki na otyłość.
Dlaczego leków brakuje w aptekach i jak to wpływa na pacjentów?
Ogromny popyt na zastrzyki na odchudzanie, napędzany w dużej mierze przez media i stosowanie off-label, doprowadził do problemów z ich dostępnością i regularnych braków w aptekach. Producenci nie byli w stanie sprostać tak gwałtownie rosnącemu zapotrzebowaniu. Ta sytuacja ma poważne konsekwencje, zwłaszcza dla pacjentów z cukrzycą typu 2, którzy rzeczywiście potrzebują tych preparatów do kontroli swojej choroby. Niedostępność leków może prowadzić do przerw w terapii, pogorszenia kontroli glikemii i ogólnego pogorszenia stanu zdrowia. To pokazuje, jak nieodpowiedzialne stosowanie leków poza wskazaniami może negatywnie wpływać na tych, dla których zostały one stworzone.
Jak wygląda ścieżka pacjenta? Od decyzji do pierwszego zastrzyku
Jeśli po rozważeniu wszystkich za i przeciw zdecydujesz się na rozważenie terapii zastrzykami na odchudzanie, ważne jest, abyś wiedział/a, jak wygląda prawidłowa ścieżka pacjenta. To proces, który wymaga współpracy z lekarzem i odpowiedzialnego podejścia.
Do jakiego lekarza się udać i jak przygotować się do wizyty?
Pierwszym krokiem jest umówienie się na konsultację z odpowiednim specjalistą. Najczęściej będą to: endokrynolog, diabetolog lub bariatr. To oni mają największe doświadczenie w leczeniu otyłości i zaburzeń metabolicznych. Aby wizyta była jak najbardziej efektywna, warto się do niej przygotować:
- Zbierz swoją historię medyczną, w tym informacje o przebytych chorobach, operacjach i alergiach.
- Przygotuj listę wszystkich aktualnie przyjmowanych leków (na receptę i bez recepty), suplementów oraz ziół.
- Spisz swoje pytania i wątpliwości, aby niczego nie zapomnieć podczas rozmowy z lekarzem.
- Zastanów się nad swoją historią odchudzania, dotychczasowymi próbami i nawykami żywieniowymi.
Im więcej informacji dostarczysz lekarzowi, tym lepiej będzie mógł ocenić Twoją sytuację i podjąć właściwą decyzję.
Jakie badania są niezbędne przed rozpoczęciem leczenia?
Przed rozpoczęciem terapii zastrzykami na odchudzanie lekarz zleci szereg badań, aby ocenić Twój ogólny stan zdrowia, wykluczyć przeciwwskazania i monitorować bezpieczeństwo leczenia. Typowe badania obejmują:
- Morfologię krwi
- Profil lipidowy (cholesterol całkowity, HDL, LDL, trójglicerydy)
- Badanie funkcji nerek (kreatynina, mocznik)
- Badanie funkcji wątroby (ALT, AST, GGTP)
- Poziom glukozy na czczo i/lub HbA1c (hemoglobina glikowana)
- Badanie TSH (hormon tarczycy)
- Czasami również USG jamy brzusznej (w celu oceny trzustki i pęcherzyka żółciowego).
Zakres badań może być dostosowany indywidualnie do pacjenta i jego historii medycznej.
Prawidłowa technika iniekcji: Jak samodzielnie i bezpiecznie podawać lek?
Zastrzyki na odchudzanie podaje się podskórnie, najczęściej w okolicę brzucha, uda lub ramię. Choć sama procedura jest stosunkowo prosta, kluczowe jest odbycie szkolenia z pracownikiem służby zdrowia – pielęgniarką lub lekarzem. Nauczą oni, jak prawidłowo przygotować wstrzykiwacz, wybrać miejsce iniekcji, zdezynfekować skórę, podać lek i bezpiecznie zutylizować zużytą igłę. Pamiętaj, że prawidłowa technika iniekcji jest niezbędna, aby zapewnić bezpieczeństwo, skuteczność leczenia i zminimalizować ryzyko powikłań, takich jak siniaki czy infekcje. Nigdy nie próbuj podawać leku samodzielnie bez wcześniejszego instruktażu.
Co się stanie po odstawieniu leku? Jak uniknąć efektu jo-jo?
To jedno z najczęściej zadawanych pytań i jednocześnie kluczowy element, o którym należy mówić głośno. Zastrzyki na odchudzanie to narzędzie, a nie magiczne rozwiązanie, które raz na zawsze rozwiąże problem nadwagi czy otyłości. Zrozumienie, co dzieje się po odstawieniu leku, jest fundamentalne dla utrzymania osiągniętych efektów.
Dlaczego zastrzyki to nie jest rozwiązanie "raz na zawsze"?
Efekty działania leków z grupy analogów GLP-1 są tymczasowe. Oznacza to, że po ich odstawieniu, bez wprowadzenia trwałych zmian w stylu życia, istnieje bardzo wysokie ryzyko powrotu do wagi początkowej, a nawet jej przekroczenia – czyli tak zwanego efektu jo-jo. Leki te wspomagają organizm w walce z głodem i zwiększają sytość, ale nie zmieniają fundamentalnych nawyków żywieniowych ani poziomu aktywności fizycznej. Kiedy przestajemy je przyjmować, naturalne mechanizmy regulacji apetytu wracają do stanu sprzed leczenia, a jeśli nie nauczyliśmy się nowych, zdrowych zachowań, waga szybko wróci. Według danych Medicept, farmakoterapia otyłości powinna być zawsze uzupełniona trwałą zmianą stylu życia, aby uniknąć efektu jo-jo.
Fundament sukcesu: Rola diety i aktywności fizycznej w utrzymaniu wagi
Niezależnie od tego, czy stosujesz farmakoterapię, czy nie, fundamentem trwałego sukcesu w utrzymaniu wagi są zbilansowana dieta i regularna aktywność fizyczna. Leki mogą ułatwić rozpoczęcie procesu odchudzania, ale to właśnie zdrowe nawyki są kluczowe w długoterminowej perspektywie. Dieta powinna być bogata w warzywa, owoce, pełnoziarniste produkty i chude białko, a jednocześnie uboga w przetworzoną żywność, cukry proste i niezdrowe tłuszcze. Aktywność fizyczna, dostosowana do Twoich możliwości, powinna stać się stałym elementem codzienności. To synergia tych trzech elementów – leku, diety i ruchu – daje największe szanse na trwałą zmianę i utrzymanie zdrowej wagi.
Przeczytaj również: Mysimba skutki uboczne - Poznaj fakty i ostrzeżenia
Terapia jako narzędzie do zmiany nawyków – jak mądrze wykorzystać ten czas?
Możemy spojrzeć na terapię zastrzykami na odchudzanie jako na potężne narzędzie, które może ułatwić wprowadzenie i utrwalenie zdrowych nawyków żywieniowych i ruchowych. Czas, w którym lek pomaga kontrolować apetyt i redukować masę ciała, jest idealnym momentem, aby świadomie pracować nad zmianą stylu życia. To czas na naukę zdrowego odżywiania, odkrywanie przyjemności z aktywności fizycznej, budowanie świadomości sytości i głodu. Mądrze wykorzystując ten okres, można zbudować solidne podstawy pod długoterminową kontrolę wagi, tak aby po zakończeniu farmakoterapii, organizm był już "zaprogramowany" na zdrowe zachowania. To inwestycja w przyszłość, która wykracza daleko poza samą utratę kilogramów.